Образование – непрерывный процесс совершенствования знаний и умений. В современном мире обучение выходит за
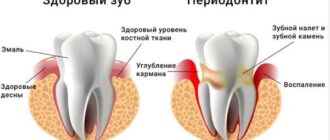
Периодонтит, воспаление тканей, окружающих зуб, является серьезным заболеванием полости рта, требующим компетентного и своевременного
Многие из нас время от времени сталкиваются с бесконечным потоком беспокойств и тревожных мыслей
Сказки имеют особое место в детстве каждого ребенка. Они вдохновляют, развивают воображение и приносят
Капли для ушей предназначены для наружного применения, оказывают антимикробное, противоотечное, обезболивающее и антивоспалительное действие.
Определенно, первое свидание – это волнующий момент, и чтобы сделать его удачным, есть несколько
История слепой ясновидящей Нины из глубинки привлекла внимание и воображение многих людей, особенно после
В 492 супермаркетах «Перекресток» по всей стране появились специальные контейнеры для сбора отработавших батареек.
Спорт и прогнозы на спорт, а также ставки на спорт являются популярными темами среди
Рим — город с богатой историей и культурой, что делает его популярным местом для